Пресипналостта не трябва да бъде сериозна, ако гърлото е възпалено. За съжаление, това може да бъде и симптом на сериозни патологични промени в горните дихателни пътища. Проверете дали сте изложени на риск и се погрижете за профилактика - ранната диагностика ви дава шанс да се възстановите напълно!
Неочакваните промени в тембъра на гласа, честата кашлица и гореспоменатата постоянна дрезгавост в продължение на няколко седмици са симптоми, които могат да показват развитието на рак.
Групата, която е най-изложена на патологични промени в ларинкса, са пушачи, които са пристрастени повече от 10-15 години, особено тези с анамнеза за подобни заболявания в семейството.
Освен това рискът се увеличава, когато човек с дрезгавост се заразява с HPV (човешки папиломен вирус). Това не означава, че непушачите не трябва да се контролират. Пасивното пушене и контактът с химикали също могат да бъдат фактори за развитието, например, на рак на ларинкса.
Според експерта д-р Ян Бардадин, д.м.н.
"Ранната диагностика и редовната профилактика са много важни при всички заболявания на ларинкса. Съвременните диагностични методи - главно изследване на НБИ - са в състояние да открият дори микропромени в ларинкса. Това се дължи главно на използването на тесни светлинни лъчи, лишени от червен цвят, което причинява визуализация на кръвоносните съдове и улеснява локализирането на патологичните съдови промени. " - обяснява д-р Ян Бардадин, специалист по УНГ, хирург за глава и шия от Медицински център MML.
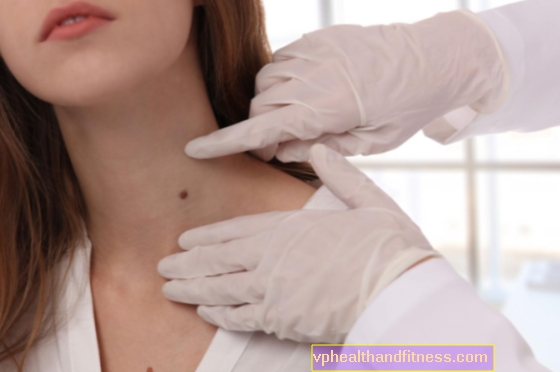
Неинвазивна диагноза
Fiberolaryngoscope с NBI светлина (Narrow Band Imagine - в свободен превод - изображения в ограничен спектър от светлина) е модерно устройство, което позволява визуализация на носните кухини, назофаринкса, средния и долния фаринкс и най-вече на ларинкса в отлична разделителна способност.
Този тип неинвазивна диагностика е изключително полезна при хора с висок риск от развитие на неопластични промени. По време на прегледа можете също да наблюдавате образуването на хиперкератотични промени, наричани още левкоплакия, на повърхността на лигавицата на гласните струни. Това е една от така наречените предракови лезии, които изискват постоянно наблюдение и хирургично лечение. Пасивните пушачи също са изложени на такива промени.
Диагностиката по отношение на онкологията не е изчерпателна. Има много други заболявания на ларинкса, които изискват внимателно изследване и лечение. Трябва да се спомене за т.нар „Оток на Рейнке“ или промени в отока на лигавицата на гласните струни, също зависими от тютюнопушенето. Това води до значително намаляване на гласа и е най-често при жените. Неправилното излъчване и прекомерното гласово усилие могат да доведат до образуването на гласни издатини, което на първо място изисква фониатрична рехабилитация, т.е. „задаване на гласа и дихателния път“, а в някои случаи и микрохирургия на ларинкса.
Този проблем най-често засяга хора от такива професионални групи като учители или журналисти, които ежедневно работят с гласа си.
Според експерта д-р Ян Бардадин, д.м.н."Пациенти с гласови разстройства след процедури на щитовидната жлеза съставляват отделна група. Такива процедури могат да доведат до парализа на ретроградните ларингеални нерви, преминаващи през щитовидната жлеза, и да доведат до" парализа "на едностранните или двустранните гласни струни. В този случай, особено при едностранни промени, освен фониатричната рехабилитация, е възможно използването на така наречената фонохирургия под формата на инжектиране на гласните струни с хиалуронова киселина или собствената мазнина на пациента.Този тип техники се използват и след операции на гласните струни, водещи до значителна степен на смущение в гласа, както в случая на премахване на една гласова струна поради ракова лезия. - казва д-р Ян Бардадин.
Много медицински състояния, включително рак на дихателната система, се развиват незабелязано дълго време. Те често имат симптоми, толкова неспецифични, че могат лесно да бъдат пренебрегнати или игнорирани. Само ранната диагностика дава възможност да се открият неопластични промени на етапа, който дава шанс за пълно възстановяване.